|
SERVIZI OFFERTI
Siete Quì: Home > SERVIZI OFFERTI > CHIRURGIA BARIATRICA > DUODENAL SWITCHDUODENAL SWITCH
DUODENAL SWITCH 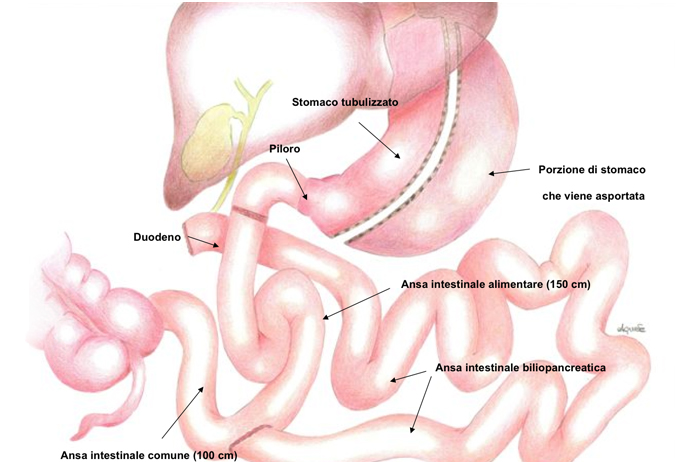
La Diversione Bilio-Pancreatica (DBP) con Duodenal Switch (DS) è una proceduta caratterizzata da un meccanismo di azione restrittivo e malassorbitivo. Tale variante è nata per limitare alcuni effetti collaterali della DBP dalla quale si discosta per due punti fondamentali:
- 1 Viene eseguita una tubulizzazione gastrica con conservazione del piloro (vs gastroresezione di stallo)
- 2 Viene aumentato a 100 cm il canale comune assorbente ileale (vs 50 cm)
Questo tipo di intervento chirurgico è stato realizzato per la prima volta con tecnica laparoscopica da Michel Gagner nel 1999. Per i pazienti con BMI>65 Gagner, dopo aver notato un elevato tasso di mortalità e di complicanze, aveva introdotto la “two stage tecnique”, ovvero la tecnica che prevedeva due tempi operatori: in un primo momento l’intervento chirurgico di tubulizzazione gastrica (sleeve resection) e solo dopo un importante calo ponderale l’eventuale esecuzione del bypass intestinale. In questo modo è stato possibile abbattere radicalmente mortalità e complicanze. La scelta del nostro centro è comunque quella di limitare questa tipologia di intervento ai pazienti grandi obesi, con BMI >60. Anche noi abbiamo sposato il concetto della “two stage tecnique”, visto che in una percentuale elevata di pazienti anche il solo primo tempo chirurgico (sleeve gastrectomy), più rapido e meno invasivo, può risultare efficace e sufficiente per ottenere i risultati desiderati.
Vantaggi
- La conservazione della regione antro-pilorica consente la normale innervazione vagale e garantisce il mantenimento del fisiologico svuotamento gastrico, con relativo migliore assorbimento di molti nutrienti, in particolare calcio ferro e vitamina B12
- Ridotta incidenza della Dumping Sindrome
- Malassorbimento prevalentemente lipidico, dovuto alla diversione della bile e dei succhi pancreatici alla porzione distale del tratto alimentare, ovvero il tratto comune, eseguito nella lunghezza di 100 cm
- Minori evacuazioni giornaliere, diarrea, vomito e dolore osseo rispetto alla DBP
- Maggiori livelli nel sangue di ferritina, calcio e vitamina A rispetto alla DBP
- Alta efficacia nel controllo del diabete di tipo II (96%), ipertensione ed ipercolesterolemia.
Svantaggi
- Intervento di lunga durata
- Tecnica di complessa esecuzione, che necessita di una lunga learning curve
- Possibile comparsa di sintomi da malassorbimento quali la diarrea e le ipovitaminosi.
Complicanze
- Emorragie e lesioni di organi interni
- Trombo embolia venosa: è la formazione di coaguli di sangue che possono arrivare ai polmoni (embolia polmonare). L’embolia polmonare costituisce la causa principale di decesso postoperatorio
- Vomito a causa dell’improvvisa riduzione delle dimensioni dello stomaco e la comparsa di stenosi
- Insufficienza respiratoria
- Fistola gastrica e/o intestinale: apertura della cucitura dello stomaco o dell’intestino. Questa complicanza può richiedere un nuovo intervento chirurgico o altri trattamenti terapeutici
- Infezione delle ferite chirurgiche più frequenti nei casi di apertura dell’addome
- Occlusione intestinale per ernia interna o laparocele strozzato.
L'insorgenza di complicanze postoperatorie potrebbero richiedere terapie mediche supplementari ed intensive (es.: ricovero in terapia intensiva o rianimazione) e potrebbero allungare il periodo di degenza del paziente operato. Occorre tenere presente che il rischio di mortalità postoperatoria precoce, che varia tra 0.1 e 1%, e di complicanze aumenta con l’aumentare del peso corporeo del paziente, dalle condizioni cardiorespiratorie e dall’esperienza del chirurgo. Il fumo e l’abuso di alcool aumentano il rischio di complicanze.
Risultati La recente Consensus Conference relativamente l’intervento di DS ha potuto rilevare una notevole efficacia di questo intervento con:
- riduzione dell’eccesso di peso a lungo termine 74% a 10 anni di follow-up
- tasso di mortalità dallo 0 al 0,57%
- incidenza di fistole gastriche < 1%
- re-interventi nel 3-5%
- Laparoceli in circa il 10%
- Ulcere anastomotiche gastro-digiunali nell’ 8-10%
OSPEDALE REPUBBLICA DI SAN MARINO - ISS - VIA SCIALOJA, 20 - 47893 BORGO MAGGIORE - WWW.ISS.SM
|